
Toda cirurgia causa tanto hipertonia quanto hiperatividade do assoalho pélvicos, problemas que necessitam liberação miofascial como tratamento.
:: Perineoplastia :: Cirurgia dos esfíncteres ::
Por que o assoalho pélvico precisa ser operado?
 Os órgãos pélvicos são bexiga, útero, reto, vagina e uretra.
É importante lembrar que uretra e vagina são órgãos também, e não apenas cavidades: elas têm paredes, como
se fossem duas panquecas macias, de tamanhos diferentes. Observe na figura ao lado, como cada um destes órgãos fica
posicionado em um local bastante preciso.
Os órgãos pélvicos são bexiga, útero, reto, vagina e uretra.
É importante lembrar que uretra e vagina são órgãos também, e não apenas cavidades: elas têm paredes, como
se fossem duas panquecas macias, de tamanhos diferentes. Observe na figura ao lado, como cada um destes órgãos fica
posicionado em um local bastante preciso.
Imagine que durante o dia-a-dia, quando a mulher está em pé, a gravidade faria que todos estes órgãos descessem, se amontoando no fundo da cavidade pélvica. Mas isto não acontece, porque cada um destes órgãos está suspenso por elásticos biológicos chamados ligamentos .
 Além destes ligamentos, os órgãos
também são sustentados por uma espécie de cama elástica, sobre a qual eles repousam. Trata-se do assoalho pélvico,
um conjunto formado por uma musculatura em formato de cama elástica (MAP),
recoberta por fáscias. As fáscias são tecidos resistentes, semelhantes
ao tecido dos ligamentos. A diferença é que ligamentos são roliços, como barbantes, enquanto que fáscias são tecidos,
como um lençol, ou, mais precisamente, como a malha de um colant de ginástica. A MAP veste este colant
de fáscias.
Além destes ligamentos, os órgãos
também são sustentados por uma espécie de cama elástica, sobre a qual eles repousam. Trata-se do assoalho pélvico,
um conjunto formado por uma musculatura em formato de cama elástica (MAP),
recoberta por fáscias. As fáscias são tecidos resistentes, semelhantes
ao tecido dos ligamentos. A diferença é que ligamentos são roliços, como barbantes, enquanto que fáscias são tecidos,
como um lençol, ou, mais precisamente, como a malha de um colant de ginástica. A MAP veste este colant
de fáscias.
As fáscias e ligamentos do assoalho pélvico estabilizam os órgãos, enquanto que sua musculatura (a MAP) puxa estes órgãos para cima. Ela fica contraída mesmo sem vontade própria, durante praticamente todo o dia. O assoalho pélvico (a MAP, suas fáscias e ligamentos) tem formato de cama elástica. E toda cama elástica é presa lateralmente a um anel de ferro, para mantê-la esticada. Este "anel de ferro" da MAP é um anel ósseo, chamado anel pélvico.
Ruptura dos "elásticos suspensores"
 No entanto, a propósito especialmente do parto, o assoalho pélvico pode ser lesionado.
O tipo mais comum de lesão é quando uma parte do assoalho solta do anel pélvico, exatamente
como se uma das amarras da cama elástica tivesse se soltado do anel de ferro que mantém a
cama esticada.
No entanto, a propósito especialmente do parto, o assoalho pélvico pode ser lesionado.
O tipo mais comum de lesão é quando uma parte do assoalho solta do anel pélvico, exatamente
como se uma das amarras da cama elástica tivesse se soltado do anel de ferro que mantém a
cama esticada.
Isso acontece, normalmente, em apenas um ponto. Quando este ponto é próximo da bexiga, o órgão perde parte de sua sustentação e acaba descendo, o que chamamos prolapso de bexiga, prolapso vesical ou cistocele. Podem ser lesionados os ligamentos, os músculos ou as fáscias.
Mas o ponto de lesão pode ser mais posterior, nos pontos de fixação do útero, que como a bexiga, também fica suspenso por ligamentos e fáscias. Neste caso temos o chamado prolapso uterino ou histerocele. Para os casos de lesão nas partes mais posteriores do assoalho pélvico, perto dos pontos de sustentação do reto, temos a chamada retocele.
Consertando a ruptura
Como um tecido qualquer rompido, o assoalho pélvico pode também ser consertado. Para isto existem diferentes técnicas cirúrgicas, uma para cada tipo específico de lesão e local de lesão.
Infelizmente não é possível suturar osso, o que torna inviável a sutura da fáscia rompida novamente no anel pélvico ósseo. Felizmente existem outras técnicas que permitem corrigir a situação. É importante lembrar que a lesão, normalmente, acontece em apenas um (ou dois) pontos, e portanto o sucesso da cirurgia vai depender em muito da precisão do diagnóstico, ou seja, em se descobrir exatamente qual estrutura foi lesionada, e em qual ponto (local exato da lesão).
Para a International Continence Society e a Federação Brasileira das Sociedades de Ginecologia e Obstetrícia a cirurgia deve ser efetuada apenas para os casos nos quais não houve sucesso no tratamento conservador (especialmente os exercícios para o assoalho pélvico).
Suspensão de Burch/Stanton para a Bexiga
 Fáscias são tecidos resistentes, semelhantes ao tecido dos ligamentos. A diferença é que ligamentos são
roliços, como barbantes, enquanto que fáscias são tecidos, como um a malha de um colant de ginástica.
Todo o assoalho pélvico é envolvido por fáscias, justamente, como se estivesse vestindo um colant. Estas
fáscias são fixas aos ossos pelve.
Fáscias são tecidos resistentes, semelhantes ao tecido dos ligamentos. A diferença é que ligamentos são
roliços, como barbantes, enquanto que fáscias são tecidos, como um a malha de um colant de ginástica.
Todo o assoalho pélvico é envolvido por fáscias, justamente, como se estivesse vestindo um colant. Estas
fáscias são fixas aos ossos pelve.
Um tipo comum de lesão, que causa o prolapso de bexiga, é quando uma fáscia solta de seu ponto de fixação nos ossos da pelve. A bexiga se apoia sobre estas fáscias, e quando a fáscias se solta, a bexiga desce. Infelizmente não é possível prender novamente essa fáscia nos ossos. Ossos não podem ser suturados. No entanto, bem próximo do osso da pelve passa um poderoso ligamento (ligamento de Cooper), que pode ser suturado.
A Suspensão de Burch para a Bexiga nada mais é do que suturar a fáscia vaginal no ligamento de Cooper, elevando-a. Como a bexiga repousa sobre a fáscia vaginal, a elevação da fáscia vai automaticamente elevar também a bexiga. É uma cirurgia bastante antiga, de 1974, mas que ainda continua sendo realizada largamento no Brasil. Os resultados normalmente não duram mais do que quatro anos.
Como é a cirurgia?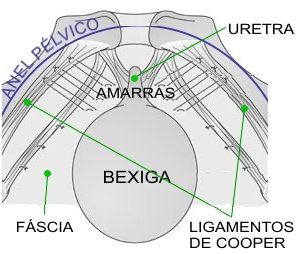
A incisão pode ser feita por via abdominal, na linha da cesariana, ou então por via vaginal (internamente). É necessária anestesia geral. Seis amarras (três de cada lado da bexiga) são suturadas da fáscia vaginal até o ligamento de Cooper. O procedimento todo leva cerca de 45 a 60 minutos.
Como é a recuperação?
Normalmente se permanece no hospital por 3 a 4 dias. A mulher recebe alta (vai para casa) quando se sente bem, e consegue urinar normalmente, sem qualquer dificuldade. As instruções para o repouso variam de acordo com cada cirurgião, mas de um modo geral é recomendado repouso absoluto (sem esforço físico algum) durante dois dias. Após dois dias podem ser iniciadas atividades leves, sem esforço.
Durante seis semanas deve ser evitado carregar peso (sacolas de mercado, crianças, etc) ou praticar esportes. Também não deve haver relação durante as seis primeiras semanas.
 Fisioterapia especializada é fundamental no pré e pós-operatório. Musculatura treinada e consciente é melhor irrigada (mais sangue
circulando), favorecendo a cicatrização e
o relaxamento suficientes para que
os primeiros dias de pós operatório aconteçam com menos dor
e menos dificuldade para urinar ou evacuar.
Fisioterapia especializada é fundamental no pré e pós-operatório. Musculatura treinada e consciente é melhor irrigada (mais sangue
circulando), favorecendo a cicatrização e
o relaxamento suficientes para que
os primeiros dias de pós operatório aconteçam com menos dor
e menos dificuldade para urinar ou evacuar.
Na sequência, o treinamento de contração e relaxamento da MAP vai evitar contrações indesejadas que podem vir a causar algum tipo de desconforto durante o ato sexual. Procedimentos específicos sobre a cicatriz podem evitar também desconfortos sexuais mais tarde.
Cirurgias devem ser efetuadas apenas em último caso quando os exercícios para a MAP não surtiram efeito sufiente.
Pode haver complicações?
Toda cirurgia pode apresentar complicações, mas elas são raras. Há um risco, embora mínimo, de lesão de vasos (veias/artérias), da bexiga e dos intestinos durante a cirurgia. Há 1% de chance de retenção urinária (dificuldade para urinar) imediatamente após a cirurgia, o que tende a regredir naturalmente em alguns dias. Há 5% de chance de infecção urinária e 10% de chance de desenvolver hiperatividade vesical. Há ainda 1% de chance de lesão da bexiga durante a cirurgia, que é corrigida na mesma hora. Mas o problema mais relevante certamente é a reicidiva - quando o problema volta mesmo depois da cirurgia, sendo em média quatro anos o tempo para que isso ocorra.
Fita de Suspensão Uretral - Sling/TVT/TOT
A técnica do Sling consiste na passagem de uma espécie de fita de nylon, semelhante a uma alça de sutiã de silicone, por baixo da uretra. Esta alça é fixas no anel pélvico ósseo. É indicada especificamente para os casos de incontinência urinária causada pela ruptura dos ligamentos pubouretrais, que unem a uretra ao osso púbico. O diagnóstico preciso da causa desta incontinência é fundamental para evitar cirurgias equivocadas.
É uma cirurgia mais moderna, cuja recuperação costuma ser melhor que a do procedimento de Burch
(acima) uma vez que não necessita incisões (cortes) maiores. São necessários dois "furos", realizados
com instrumentos bem semelhantes a agulhas de crochê, e uma pequena incisão internamente à vagina.

Como é a cirurgia?
Normalmente a anestesia é local (da cintura para baixo). São feitas dois pequeno furos ou na virilha (TOT), ou próximos da linha da cesariana (TVT), e uma pequena incisão (corte) por dentro do canal vaginal por onde é passada a fita de Sling, que é puxada então até os dois furos na linha do biquíni. O procedimento todo leva cerca de 30 minutos.
Como é a recuperação?
Normalmente a mulher pode deixar o hospital após 24 horas da cirurgia, se não houver dificuldade para urinar. As instruções de repouso após o procedimento variam de acordo com cada cirurgião, mas de um modo geral é recomendado repouso absoluto (sem esforço físico algum) durante dois dias. Após dois dias podem ser iniciadas atividades leves, sem esforço.
Durante seis semanas deve ser evitado carregar peso (sacolas de mercado, crianças, etc) ou praticar esportes. Também não
deve haver relação durante as seis primeiras semanas.
Fisioterapia especializada é fundamental no pré e pós-operatório. Musculatura treinada e consciente é melhor irrigada (mais sangue circulando), favorecendo a cicatrização e o relaxamento suficientes para que os primeiros dias de pós-operatório aconteçam com menos dor e menos dificuldade para urinar ou evacuar.
Na sequência, o treinamento de contração e relaxamento da MAP vai evitar contrações indesejadas que podem vir a causar algum tipo de desconforto durante o ato sexual. Procedimentos específicos sobre a cicatriz podem evitar também desconfortos sexuais mais tarde.
Cirurgias devem ser efetuadas apenas em último caso quando os exercícios para a MAP não surtiram efeito suficiente.
Pode haver complicações?
Toda cirurgia pode apresentar complicações, mas elas são raras. Há um risco, embora mínimo, de lesão de vasos (veias/artérias), da bexiga e dos intestinos durante a cirurgia. Há também 1% de chance de retenção urinária (dificuldade para urinar) imediatamente após a cirurgia, o que tende a regredir naturalmente em alguns dias. Muito raramente há necessidade de reajustar a fita do Sling após a cirurgia. Há 5% de chance de desenvolver hiperatividade vesical. Há ainda o risco de desenvolver alguma infecção local ou infecção urinária. Pode haver alguma dor durante alguns dias nos locais de incisão. Um dos problemas mais relevantes atualmente são os diagnósticos incorretos - pessoas sendo submetidas à slings sem que essa fosse a melhor cirurgia ou tratamento para o seu caso.
Tela para Suporte do Assoalho Pélvico
A tecnologia mais recente para reposicionar os órgãos pélvicos (bexiga, útero, vagina, uretra) em suas posições normais é a tela de suporte do assoalho pélvico. Trata-se de usar uma pequena tela de material sintético flexível(polipropileno, plástico), logo abaixo dos órgãos e fixada nos ligamentos rentes aos ossos do anel pélvico. Essa rede auxilia, portanto, na elevação dos órgãos que perderam sua sustentação por conta de prolapso genital.
Como é a cirurgia?
O prolapso pode ocorrer em alturas diferentes. Pode ser mais perto do colo do útero (no fundo vaginal), mais perto da saída do canal vaginal ou na metade, entre essas duas alturas. A tela será posicionada na altura exata onde aconteceu o prolapso, por uma incisão pode dentro da vagina.
Em alguns casos é necessária a remoção do útero, que é feita também por dentro do canal vaginal, sem necessidade de incisões externas (no abdome, por exemplo). Os órgãos são posicionados em seus locais corretos, e então a tela é posicionada. Após o posicionamento da tela, a mucosa (pele) vaginal é suturada, e é colocado um material (gaze) dentro da vagina para absorver qualquer líquido restante da cirurgia. É colocado também um cateter (canudo) dentro da uretra (canal por onde sai a urina), que é mantido por 24 a 48 horas.
Cirurgias devem ser efetuadas apenas em último caso quando os exercícios para a MAP não surtiram efeito suficiente.
Como é a recuperação?
Normalmente a mulher recebe alta (pode ir para casa) após três dias da cirurgia. As instruções de repouso após o procedimento variam de acordo com cada cirurgião, mas de um modo geral é recomendado repouso absoluto (sem esforço físico algum) durante dois dias. Após dois dias podem ser iniciadas atividades leves, sem esforço.
 Durante seis semanas deve ser evitado carregar peso (sacolas de mercado, crianças, etc) ou praticar esportes.
Também não deve haver relação durante as seis primeiras semanas.
Durante seis semanas deve ser evitado carregar peso (sacolas de mercado, crianças, etc) ou praticar esportes.
Também não deve haver relação durante as seis primeiras semanas.
Fisioterapia especializada é fundamental no pré e pós-peratório. Musculatura treinada e consciente é melhor irrigada (mais sangue circulando), favorecendo a cicatrização e o relaxamento suficientes para que os primeiros dias de pós-operatório aconteçam com menos dor e menos dificuldade para urinar ou evacuar.
Na sequência, o treinamento de contração e relaxamento da MAP vai evitar contrações indesejadas que podem vir a causar algum tipo de desconforto durante o ato sexual. Procedimentos específicos sobre a cicatriz podem evitar também desconfortos sexuais mais tarde.
Pode haver complicações?
Toda cirurgia pode apresentar complicações, mas elas são raras. Há um risco, embora mínimo, de lesão de vasos (veias/artérias), da bexiga e dos intestinos durante a cirurgia. Há também 1% de chance de retenção urinária (dificuldade para urinar) imediatamente após a cirurgia, o que tende a regredir naturalmente em alguns dias. Pode também haver dificuldade para evacuar (constipação) nas primeiras seis semanas. Em alguns casos pode haver desconforto durante a atividade sexual. Há ainda o risco de desenvolver alguma infecção no local da tela. Têm sido descritos casos de rejeição da tela pelo corpo, quando ela começa a descer e aparecer pela parede vaginal, sendo expulsa do corpo. Esta é uma complicação bastante grave, motivo pelo qual a maior parte das cirurgias com telas de prolapso são hoje proibidas do Reino Unido, Estados Unidos e outros países.
Perineoplastia
A Plicatura de Kelly-Kennedy" ou perineoplastia consiste na retirada de uma parte da parede vaginal anterior que desceu e o reposicionamento dos órgãos pélvicos que saíram do lugar, "estreitando" a entrada do canal vaginal. A ideia seria deixar a vagina "mais apertada". Porém, trata-se de um procedimento médico bastante antigo, de 1962, e cuja utilização, hoje, levanta polêmica e divergência entre pesquisadores e clínicos por todo o mundo.
Cirurgias devem ser efetuadas apenas em último caso quando os exercícios para a MAP não surtiram efeito suficiente.
Como o estreitamento de uma musculatura que ficou fraca não faz com que ela seja fortalecida (ou seja, apesar de mais estreita a entrada, a MAP continua flácida), os resultados costumam durar apenas alguns anos. Além de que a função da MAP não é recuperada, porque sua capacidade de contração e relaxamento, ao invés de aumentar, diminui. Como a musculatura perde sua mobilidade, especialmente na sua porção mais distal (logo na entrada do canal vaginal), justo a parte mais importante para a função sexual e urinária, a cirurgia não costuma resolver as queixas urinárias e sexuais. Complicações como dor sexual e nas cicatrizes são comuns, e necessitam fisioterapia pélvica imediata para uma regressão melhor e mais efetiva do quadro doloroso.
Cirurgias reparadoras dos esfíncteres
Para o chamado esfíncter urogenital estriado, que é o minúsculo esfíncter que fecha a uretra (pequeno canal por onde passa a urina) ainda não existem cirurgias corretivas, a não ser a injeção de colágeno ou outro tipo de substância cimentante nos arredores do esfíncter para aumentar um pouco a pressão local e minimizar a incontinência urinária. Mas a esperança de reconstrução do esfíncter urogenital é o novíssimo implante de células tronco, que se encontra ainda em fase experimental. Os resultados vêm sendo animadores.
 Já para as lesões dos esfíncteres anais são realizadas as chamadas
reconstruções esfincterianas, que consistem basicamente em suturas
nos locais de lesão que objetivam restabelecer ao máximo a anatomia normal.
Não são procedimentos complicados, mas a recuperação exige cuidados.
Já para as lesões dos esfíncteres anais são realizadas as chamadas
reconstruções esfincterianas, que consistem basicamente em suturas
nos locais de lesão que objetivam restabelecer ao máximo a anatomia normal.
Não são procedimentos complicados, mas a recuperação exige cuidados.
Fisioterapia pré-operatória (ou seja, algumas semanas antes da cirurgia) facilita o procedimento e a recuperação, uma vez que fornece à mulher melhor conhecimento e sensibilidade dos esfíncteres (saber contraí-los e relaxá-los de maneira consciente), o que minimiza os efeitos de retenção urinária ou constipação pós cirúrgica causada pela dor, nos esfíncteres da bexiga ou anais, respectivamente.
Existem exercícios específicos para a reeducação esfincteriana. Converse a respeito com seu médico ginecologista e procure um fisioterapeuta especialista para uma avaliação.
Antes de fazer uma cirurgia procure uma fisioterapeuta pélvica na sua cidade.
| MAIS SOBRE EXERCÍCIOS |........ | MAIS SOBRE CONES VAGINAIS |.......| MAIS SOBRE BEN WA |
É proibida a reprodução total ou parcial do conteúdo desta página em qualquer meio de comunicação,
eletrônico ou impresso, sem a autorização prévia e por escrito do editor.